Οι σουλφονυλουρίες είναι αντιδιαβητικά φάρμακα που ανήκουν στην κατηγορία των εκκριταγωγών (ıνσουλıνοεκκρıτıκών), δηλαδή των φαρμάκων που αυξάνουν την έκκριση ινσουλίνης από το πάγκρεας και κατ׳ αυτόν τον τρόπο ελαττώνουν τα επίπεδα σακχάρου στο αίμα.
Η δράση στο β-κύτταρο του παγκρέατος γίνεται µέσω σύνδεσης της σουλφονυλουρίας με τον ειδικό υποδοχέα σουλφονυλουρίας (SUR 1) που επιφέρει το κλείσιμο των ATP-ευαίσθητων διαύλων K+, εκπόλωση της κυτταρικής μεβράνης, διάνοιξη των διαύλων Ca++, εισροή Ca++ στο β-κύτταρο, σύσπαση των μικροκυστιδίων ινσουλίνης και τελικά έκκριση ινσουλίνης.
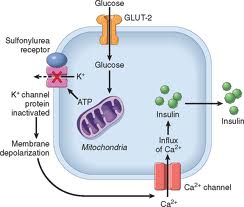 Τρόπος δράσης σουλφονυλουριώνO SUR 1 έχει δύο τμήματα σύνδεσης, το σουλφονυλουρıκό και το βενζαµıδıκό. Η σύνδεση της σουλφονυλουρίας και µε τα δύο τμήματα διασφαλίζει ισχυρή και παρατεταμένη δράση (γλıβενκλαµίδη, γλıµεπıρίδη), ενώ σύνδεση µε το ένα τμήμα (συνήθως το σουλφονυλουρıκό) πιο χαλαρή δράση (γλικλαζίδη).
Τρόπος δράσης σουλφονυλουριώνO SUR 1 έχει δύο τμήματα σύνδεσης, το σουλφονυλουρıκό και το βενζαµıδıκό. Η σύνδεση της σουλφονυλουρίας και µε τα δύο τμήματα διασφαλίζει ισχυρή και παρατεταμένη δράση (γλıβενκλαµίδη, γλıµεπıρίδη), ενώ σύνδεση µε το ένα τμήμα (συνήθως το σουλφονυλουρıκό) πιο χαλαρή δράση (γλικλαζίδη).
Οι σουλφονυλουρίες εμφανίζουν εφάμιλλη με την μετφορμίνη δραστικότητα και πετυχαίνουν μείωση της HbA1c κατά 1,5% κατά μέσον όρο, αλλά δεν παρουσιάζουν επί πλέον ευεργετικές δράσεις στα επίπεδα των λιπιδίων ή της υπέρτασης.
Η έναρξη δράσης και το υπογλυκαιμικό αποτέλεσμά τους όταν χορηγούνται σαν μονοθεραπεία εμφανίζεται πολύ ταχύτερα σε σχέση με τα υπόλοιπα αντιδιαβητικά φάρμακα (πχ θειαζολιδινεδιόνες), αλλά η διατήρηση των γλυκαιμικών στόχων λόγω της αδυναμίας τους να βελτιώσουν την λειτουργία και λειτουργικότητα του παγκρεατικού β-κυττάρου, με την πάροδο του χρόνου δεν παραμένει, συγκρινόμενα με την μετφορμίνη ή τις γλιταζόνες που διατηρούν τους γλυκαιμικούς στόχους για μεγάλα χρονικά διαστήματα (μελέτη ADOPT).
Η σοβαρότερη παρενέργεια των φαρμάκων της κατηγορίας είναι η υπογλυκαιμία. Η εμφάνιση υπογλυκαιμίας αφορά περίπου 2-4% των ασθενών που λαμβάνουν σουλφονυλουρίες και συνήθως είναι ήπια έως μέτρια. Βαρύτερες και παρατεταμένες υπογλυκαιμίες παρατηρούνται σε αγωγές με μακράς διάρκειας δράσης σουλφονυλουρίες, σε άτομα μεγάλης ηλικίας και σε πάσχοντες από νεφρική ανεπάρκεια. Η χλωροπροπαμίδη και η γλιβενκλαμίδη εμφανίζουν σημαντικά αυξημένο κίνδυνο εμφάνισης υπογλυκαιμίας σε σχέση με τις υπόλοιπες σουλφονυλουρίες δεύτερης γενιάς. H μέγιστη υπογλυκαιμική δράση των σουλφονυλουριών επιτυγχάνεται σχεδόν µε την μέση ανώτερη συνιστώμενη θεραπευτική δόση και έτσι οι υψηλές δόσεις πρέπει γενικά να αποφεύγονται για να μειωθεί έτσι και ο κίνδυνος υπογλυκαιμίας.
Επιπλέον, οι σουλφονυλουρίες, ειδικά κατά την έναρξη της θεραπείας σχετίζονται με αύξηση του σωματικού βάρους κατά 1-4 Kg πράγμα μη επιθυμητό για τους παχύσαρκους ασθενείς.
| Σε παλαιότερη μελέτη (UGDP) οι σουλφονυλουρίες είχαν ενοχοποιηθεί για αυξημένη καρδιαγγειακή θνητότητα (πιθανά λόγω της δράσης των σουλφονυλουριών στο μυοκάρδιο κατά την φάση της ισχαιμίας και γενικότερα λόγω της επίδρασης της υπερινσουλιναιμίας που προκαλούν). Φαίνεται ότι αυτή η σχέση ίσως αποτελούσε προνόμιο της α' γενιάς σουλφονυλουριών. Νεότερες μελέτες (UKPDS, ADVANCE, ADOPT) στις οποίες χορηγήθηκαν σουλφονυλουρίες, κυρίως β' γενιάς δεν έδειξαν αυξημένο καρδιαγγειακό κίνδυνο, ούτε αύξηση των θανάτων και επιπλέον εμφάνισαν μειωμένη επίπτωση υπογλυκαιμιών. |
Ταξινόμηση:
- Πρώτης γενιάς:
- Τολβουταμίδη 250-1500mg σε 1 ή 2 λήψεις με δράση για 12-24h
- Τολαζαμίδη 125-750 mg σε 1 ή 2 λήψεις με δράση για 10-14 h
- Ακετοεξαμίδη 500-2000 mg σε 1 ή 2 λήψεις με δράση για 6-12 h
- Χλωροπροπαμίδη 125-500 mg σε 1 ή 2 λήψεις με δράση έως 60 h
- Δεύτερης γενιάς:
- Γλιβενκλαμίδη 2,5-20 mg σε 1 ή 2 λήψεις με δράση για 10-24 h
- Γλικλαζίδη 40-320 mg σε 1 ή 2 λήψεις με δράση για 10-24 h
- Γλιπιζίδη 2,5-40 mg σε 1 ή 2 λήψεις με δράση για 3-8 h
- Τρίτης γενιάς:
- Γλιμεπιρίδη 1-4 mg σε 1 ή 2 λήψεις
Μηχανισμοί δράσης:
- Προαγωγή της έκλυσης ινσουλίνης από τα β-κύτταρα των νησιδίων του παγκρέατος (ινσουλινότροπος ενέργεια).
- Αύξηση του αριθμού των υποδοχέων της ινσουλίνης.
- Μείωση των επιπέδων της γλυκαγόνης του αίματος.
| Φαρμακολογικά χαρακτηριστικά σουφονυλουριών | ||||
| Παράμετρος | Γλιβενκλαμίδη | Γλιπιζίδη | Γλικλαζίδη (MR) | Γλιμεπιρίδη |
| Δοσολογία (mg/ημέρα) | 1,25-20 | 2,5-40 | 30-120 | 1-8 |
| Διάρκεια δράσης (ώρες) | 18-24 | 15-24 | 16-24 | 16-24 |
| Πρωτεϊνική σύνδεση (%) | >98 | >98 | 95 | 90 |
|
Μεταβολική οδός (μεταβολίτες) |
Ηπατική (ασθενείς) |
Ηπατική (ανενεργός) |
Ηπατική (ανενεργός) |
Ηπατική (ενεργός) |
| Απέκκριση |
Ούρα (50%) Χολή (50%) |
Ούρα (80%) Χολή (20%) |
Ούρα (70%) Χολή (30%) |
Ούρα (60%) Χολή (60%) |
Η ισχύς των φαρμάκων αυτών εξαρτάται από τον ρυθμό με τον οποίο μεταβολίζονται από τη δραστικότητα των μεταβολικών προϊόντων που προκύπτουν και από το ρυθμό απέκκρισης.
Ο ρυθμός με τον οποίο μεταβολίζονται η τολβουταμίδη και η τολαζαμίδη είναι ταχύς ενώ για την χλωροπροπαμίδη είναι βραδύς και για τις υπόλοιπες είναι ενδιάμεσος.
Η χλωροπροπαμίδη δεν μεταβολίζεται και απεκκρίνεται από τους νεφρούς (δεν δίνεται σε διαβητικούς με νεφροπάθεια και σε ηλικιωμένους – κίνδυνος υπογλυκαιμίας), επίσης διεγείρει την έκκριση της αντιδιουρητικής ορμόνης και προκαλεί υπονατριαιμία από αραίωση και κατακράτηση ύδατος (κατάλληλη για ήπιες μορφές άποιου διαβήτη).
Τα μεταβολικά παράγωγα είναι συνήθως αδρανή εκτός της ακετοεξαμίδης δηλαδή η υδροξυεξαμίδη που είναι 2 ½ πιο υπογλυκαιμική από την ακετοεξαμίδη.
Αντενδείξεις χορήγησης:
- Σακχαρώδης διαβήτης τύπου 1.
- Σακχαρώδης διαβήτης με κετοοξέωση ή κώμα.
- Εγκυμοσύνη.
- Κατά την διάρκεια εγχειρήσεων διαβητικών.
- Σε διαταραχές της ηπατικής και επινεφριδικής λειτουργίας.
- Σε οξύ έμφραγμα του μυοκαρδίου, σε τραυματισμούς, κώματα γίνεται παροδική διακοπή τους και αντικατάσταση με ινσουλίνη.
Παρενέργειες:
- Συνήθως καλά ανεκτές.
- Από το πεπτικό έχουμε: αίσθημα γαστρικού φόρτου ή και επιγαστραλγία, ναυτία και έμετοι.
- Από το νευρικό: αδυναμία, παραισθήσεις.
- Από το αιμοποιητικό: σπάνια λευκοπενία, θρομβοπενία, ακοκκιοκυτταραιμία απλαστική ή αιμολυτική αναιμία.
- Αντιδράσεις υπερευαισθησίας: σπάνιες (πολύμορφο εξάνθημα, φωτοευαισθησία). Ερύθημα προσώπου μετά από λήψη οινοπνεύματος (αντίδραση όπως της δισουλφιράμης) μπορεί να παρατηρηθεί κυρίως με τη λήψη χλωροπροπαμίδης ή τολβουταμίδης ενώ είναι ασυνήθης στις 2ης γενεάς σουλφονυλουρίες.
- Υψηλές δόσεις τολβουταμίδης μπορεί να προκαλέσουν υποθυρεοειδισμό.
Αλληλεπιδράσεις:
Η δράση τους και κυρίως αυτών της πρώτης γενιάς ενισχύεται από τη σύγχρονη λήψη φαρμάκων τα οποία εκτοπίζουν τις σουλφονυλουρίες από τις δεσμευτικές θέσεις τους στις πρωτεΐνες του πλάσματος όπως τα σαλικυλικά, τα ΜΣΑΦ, η χλωραμφαινικόλη, η προβενεσίδη, η δικουμαρόλη, η κλοφιβράτη, οι αναστολείς ΜΑΟ ενώ οι δεύτερης γενιάς σουλφονυλουρίες δεν εκτοπίζονται από τις δεσμευτικές θέσεις τους στις πρωτεΐνες του πλάσματος αλλά πάντα πρέπει να υπάρχει παρακολούθηση για τυχόν υπογλυκαιμία.
Αντίθετα τα κορτικοστεροειδή, τα θειαζιδικά διουρητικά, τα οιστρογόνα, η ριφαμπικίνη, τα θυρεοειδικά σκευάσματα, η ισονιαζίδη, οι αναστολείς διαύλων ασβεστίου, η φαινυτοίνη και οι φαινοθειαζίνες ελαττώνουν την υπογλυκαιμική δράση τους επηρεάζοντας το μεταβολισμό της γλυκόζης ή τη δράση της ινσουλίνης.
Προσοχή στην χορήγηση σε καρδιοπαθείς, ηλικιωμένους με ακανόνιστη λήψη τροφής και ασυνήθιστα μεγάλη κόπωση γιατί υπάρχει κίνδυνος υπογλυκαιμίας ενώ όσοι θεραπεύονται με χλωροπροπαμίδη υπάρχει κίνδυνος κατακράτησης νερού.
Φαρμακευτικά προϊόντα:
- Πρώτης γενιάς:
- Τολβουταμίδη: Rastinon® 500mg
- Τολαζαμίδη.
- Ακετοεξαμίδη.
- Χλωροπροπαμίδη: Diabinese® 250mg (σε σακχαρώδη και άποιο διαβήτη)
- Δεύτερης γενιάς:
- Γλιβενκλαμίδη: Daonil®, Deroctyl®, Euglycon® 5mg
- Γλικλαζίδη: Diamicron MR® 30mg και 60mg
- Γλιπιζίδη: Glibenese®, Minodiab® 5mg
- Τρίτης γενιάς:
- Γλιμεπιρίδη: Solosa® 1,2,3 και 4mg
Η γλιμεπιρίδη στη συνιστώμενη ημερήσια δόση 1-8 mg επιτυγχάνει εξίσου καλό υπογλυκαιμικό αποτέλεσμα με τις σουλφονυλουρίες 2ης γενιάς, με λιγότερη όμως ινσουλινοέκκριση. Αυτό θεωρείται προσόν, με την έννοια ότι η μεγάλη ινσουλινοέκκριση προάγει ενδεχομένως την αθηροσκλήρωση. Παράλληλα, έχει λιγότερη αλληλεπίδραση με τους κυτταρικούς υποδοχείς Κ+ τους ευαίσθητους στο ΑΤΡ του καρδιαγγειακού συστήματος, ενώ προκαλεί και μικρότερη έκκριση γλυκαγόνης. Κυριότερη ανεπιθύμητη ενέργεια (χαρακτηριστική της ομάδας) είναι η υπογλυκαιμία, που όμως συνήθως είναι ελαφρότερη και λιγότερο συχνή απ' ό,τι με τη γλιβενκλαμίδη. Το φάρμακο δεν ενδείκνυται σε διαβητικά άτομα με ηπατική και νεφρική ανεπάρκεια.