Η διαβητική αμφιβληστροειδοπάθεια (diabetic retinopathy) αποτελεί τη συχνότερη μικροαγγειακή επιπλοκή του σακχαρώδη διαβήτη αφού σε βάθος χρόνου εμφανίζεται στην πλειονότητα των διαβητικών ασθενών. Προσβάλλει τα αγγεία του αμφιβληστροειδούς (αρτηριακό και φλεβικό σκέλος, τριχοειδή). Αποτελεί τη συχνότερη αιτία τύφλωσης στον γενικό πληθυσμό στις ηλικίες μεταξύ των 20-60 ετών και οδηγεί σε τύφλωση σε ποσοστό 6%. Ο επιπολασμός της διαβητικής αμφιβληστροειδοπάθειας είναι στενά συνυφασμένος με τη διάρκεια του σακχαρώδη διαβήτη έτσι ώστε μετά από 25 έτη σχεδόν όλα τα άτομα με σακχαρώδη διαβήτη τύπου 1 και άνω του 90% με σακχαρώδη διαβήτη τύπου 2 θα έχουν εμφανίσει κάποια μορφή διαβητικής αμφιβληστροειδοπάθειας.
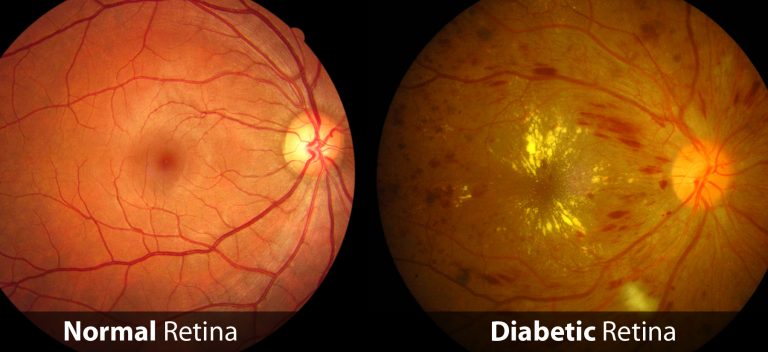 Εικόνα σύγκρισης φυσιολογικού και διαβητικού αμφιβληστροειδούς
Εικόνα σύγκρισης φυσιολογικού και διαβητικού αμφιβληστροειδούς
Ασθενείς με διαβητική αμφιβληστροειδοπάθεια παρουσιάζουν μεγαλύτερο κίνδυνο εμφάνισης καρδιαγγειακής νόσου, αγγειακού εγκεφαλικού επεισοδίου και θάνατο. Η διαβητική αμφιβληστροειδοπάθεια είναι μικροαγγειοπάθεια και χαρακτηρίζεται από αυξημένη τοιχωματική διαβατότητα και μικροαγγειακή απόφραξη με τελική κατάληξη την νεοαγγείωση στον αμφιβληστροειδή και στο οπτικό νεύρο.
Ανάλογα με το είδος των βλαβών την διαβητική αμφιβληστροειδοπάθεια την κατατάσσουμε σε:
- Μη παραγωγική (ήπια - μέτρια - σοβαρή μορφή) (nonproliferative retinopathy) η οποία χαρακτηρίζεται από την εμφάνιση μικροανευρυσμάτων, σκληρών και μαλακών εξιδρωμάτων, στικτών ή κηλιδόμορφων αιμορραγιών στον αμφιβληστροειδή, διαταραχές στο εύρος και την πορεία των φλεβών, περιοχές τριχοειδικής απόφραξης και ισχαιμίας, καθώς και τον σχηματισμό αρτηριοφλεβικών αναστομώσεων εντός του αμφιβληστροειδούς (ενδοαμφιβληστροειδικές μικροαγγειακές ανωμαλίες) (Intra Retinal Microvascular Abnormalities-IRMA).
- Παραγωγική (ήπια - μέτρια - σοβαρή μορφή) (proliferative retinopathy) η οποία χαρακτηρίζεται από νεοαγγείωση στο οπτικό νεύρο ή/και στην περιφέρεια του αμφιβληστροειδούς και η οποία μπορεί να οδηγήσει σε υποτροπιάζουσα ενδοϋαλοειδική αιμορραγία καθώς και ανάπτυξη ινώδους ιστού με επακόλουθη έλξη και αποκόλληση του αμφιβληστροειδούς, και ερύθρωση ίριδας (νεοαγγειακό γλαύκωμα), η οποία οδηγεί τελικά σε τύφλωση λόγω της προχωρημένης διαβητικής νόσου.
- Ωχροπάθεια (maculopathy), η οποία χαρακτηρίζεται από εστιακό ή διάχυτο οίδημα της ωχράς κηλίδας, με αποτέλεσμα τη σημαντικού βαθμού μείωση της οπτικής οξύτητας.
Διάγνωση
- Η διάγνωση της διαβητικής αμφιβληστροειδοπάθειας παραμένει κλινική. Απαραίτητος κατά την κλινική εξέταση είναι και ο έλεγχος της οπτικής οξύτητας.
- Για τη διαπίστωση της διαβητικής αμφιβληστροειδοπάθειας συνιστάται εξέταση του βυθού (βυθοσκόπηση) κατόπιν μυδρίασης (με αξιοπιστία πάνω από 90%). στους ασθενείς με σακχαρώδη διαβήτη τύπου 2 κατά τη διάγνωση και στους ασθενείς με σακχαρώδη διαβήτη τύπου 1 ηλικίας άνω των 10 ετών, πέντε χρόνια μετά τη διάγνωση.
- Εάν κατά την πρώτη βυθοσκόπηση δεν υπάρχουν ευρήματα, αυτή επαναλαμβάνεται μετά από ένα έτος, και ακολούθως κάθε 2 έτη, εκτός εάν εμφανιστούν βλάβες οπότε ο έλεγχος θα πρέπει να γίνεται ανά εξάμηνο ή και συχνότερα ανάλογα με τη βαρύτητα των βλαβών.
- Η κύηση αυξάνει τον κίνδυνο εμφάνισης ή επιδείνωσης της διαβητικής αμφιβληστροειδοπάθειας και για τον λόγο αυτό συνιστάται οφθαλμολογική εξέταση πριν από την εγκυμοσύνη, κατά το πρώτο τρίμηνο της κύησης και κάθε τρίμηνο μέχρι το πέρας του τοκετού, και ακολούθως επί ένα έτος μετά τον τοκετό.
- Φωτογράφηση βυθού (φωτογραφία αμφιβληστροειδούς - καταγραφή με εικόνες υψηλής ανάλυσης του αμφιβληστροειδούς, του οπτικού νεύρου και των αιμοφόρων αγγείων).
- Φλουοροαγγειογραφία (ενδοφλέβια χορήγηση ειδικής φθορίζουσας χρωστική ουσίας (συνήθως φλουορεσκεΐνη) και φωτογράφιση μετά την χορήγησή της του οφθαλμού με ειδική κάμερα που ανιχνεύει τη φθορίζουσα χρωστική ώστε να είναι δυνατή η παρακολούθηση της κυκλοφορίας της χρωστικής στα αγγεία του αμφιβληστροειδούς και ο εντοπισμός προβλημάτων).
- Optical Coherence Tomography (Oct) (φασματική οπτική τομογραφία συνοχής - νεότερη μέθοδο απεικόνισης της ωχράς κηλίδας και του οπτικού νεύρου όπου χρησιμοποιείται μια δέσμη φωτός η οποία προσπίπτει στον αμφιβληστροειδή και δίνει μια ψευδο-ανατομική εικόνα της ωχράς κηλίδας).
- Octa – Angio Vue (OCT-αγγειογραφία - απεικονιστική τεχνική, που παρέχει υψηλής αντίθεσης εικόνες της ροής του αίματος των αγγείων του αμφιβληστροειδούς).
- B-SCAN (μη επεμβατική μέθοδος εξέτασης του εσωτερικού του ματιού, που χρησιμοποιεί υπερήχους για τη δημιουργία μιας δισδιάστατης εικόνας).
Αντιμετώπιση
- Η επίτευξη και διατήρηση καλής ρύθμισης του σακχάρου, μειώνει την επίπτωση της διαβητικής αμφιβληστροειδοπάθειας και επιβραδύνει την εξέλιξή της.
- Η επίτευξη και διατήρηση καλής ρύθμισης της αρτηριακής πίεσης, μειώνει την επίπτωση της διαβητικής αμφιβληστροειδοπάθειας και επιβραδύνει την εξέλιξή της.
- Η καλή ρύθμιση της τυχόν συνυπάρχουσας αναιμίας, δυσλιπιδαιμίας και νεφροπάθειας είναι απαραίτητες προϋποθέσεις για την καλή πορεία της διαβητικής αμφιβληστροειδοπάθειας.
- Φωτοπηξία με LASER συνιστάται: στην παραγωγική μορφή αμφιβληστροειδοπάθειας (παναμφιβληστροειδική), σε μερικές περιπτώσεις βαριάς μη παραγωγικής μορφής αμφιβληστροειδοπάθειας προφυλακτικά (παναμφιβληστροειδική επιλεκτικά στις πε- ριοχές ισχαιμίας περιφερικά) και στο κλινικά σημαντικό οίδημα της ωχράς κηλίδας (εστιακή ή δίκην δικτύου).
Φαρμακευτική αντιμετώπιση
- Για το κλινικά σημαντικό οίδημα της ωχράς κηλίδας χρησιμοποιούνται με επιτυχία ενδοϋαλοειδικές εγχύσεις φαρμάκων, τα οποία εξουδετερώνουν τον αυξητικό παράγοντα του ενδοθηλίου των αγγείων (Vascular Endothelial Growth Factor-VEGF). Επιπλέον, έχει εγκριθεί η χρήση των Αντι-VEGF παραγόντων για τη θεραπεία της παραγωγικής διαβητικής αμφιβληστροειδοπάθειας, ενώ πρόσφατα έλαβαν έγκριση από τον FDA και για τη μη παραγωγική διαβητική αμφιβληστροειδοπάθεια. Τα μέχρι σήμερα χρησιμοποιούμενα σκευάσματα στην Ελλάδα είναι το Avastin©[μπεβασιζουμάμπη (bevacizumab)], Lucentis© [ρανιμπιζουμάμπη (ranibizumab)], και Eylea© [αφλιβερσέπτη (aflibercept)], ενώ έχουν εγκριθεί στην Ευρώπη επιπλέον το Beovu© (brolucizumab) και το Vabysmo© (faricimab).
- Η φαινοφιμπράτη έχει δείξει σε μελέτες καθυστέρηση της εξέλιξης της διαβητικής αμφιβληστροειδοπάθειας, αλλά δεν έχει ακόμα ένδειξη χορήγησης στην Ευρώπη.
- Η διαβητική αμφιβληστροειδοπάθεια δεν αποτελεί αντένδειξη για τη χορήγηση ασπιρίνης όπου αυτή ενδείκνυται.
- Ο συνδυασμός όλων των ανωτέρω οδηγεί στη μείωση του κινδύνου μείωσης της όρασης και τελικά της τύφλωσης.
Πηγή: Ελληνική Διαβητολογική Εταιρεία - Κατευθυντήριες οδηγίες για τη διαχείριση του διαβητικού ασθενούς 2025