Η ινσουλίνη είναι μια ορμόνη που εκκρίνεται από τα βήτα κύτταρα των νησίδων του Langerhans του παγκρέατος και ρυθμίζει το μεταβολισμό και την μεταφορά των υδατανθράκων, των αμινοξέων, των πρωτεϊνών και των λιπιδίων και διευκολύνει την πρόσληψη της γλυκόζης από το λιπώδη ιστό και τους σκελετικούς μύες. Η ινσουλίνη διεγείρει επίσης τη σύνθεση και την αποθήκευση τριγλυκεριδίων και πρωτεϊνών. Η έκκριση ινσουλίνης προάγεται όταν αυξάνουν τα επίπεδα της γλυκόζης στο πλάσμα και μειώνεται όταν τα επίπεδα της γλυκόζης αντίστοιχα μειώνονται.
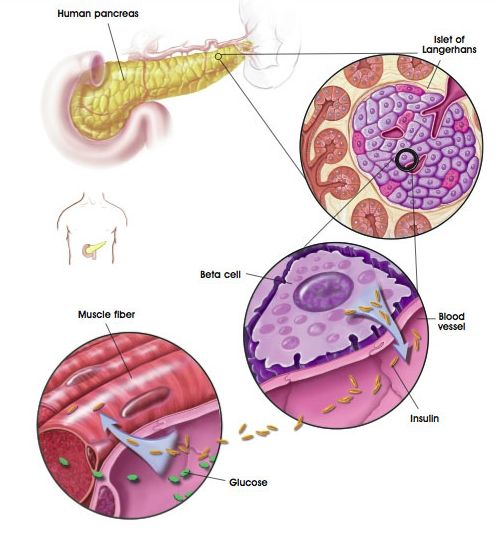 Έκκριση ινσουλίνης
Έκκριση ινσουλίνης
Η ινσουλίνη συντίθεται στα β-κύτταρα του παγκρέατος ως προορμόνη, την προϊνσουλίνη, η οποία παράγεται από την προπροϊνσουλίνη, η σύνθεση της οποίας γίνεται στο ενδοπλασματικό δίκτυο. Η προϊνσουλίνη αποτελείται από μια μόνο αλυσίδα αμινοξέων η οποία ξεκινάει με το αμινοτελικό άκρο της B αλυσίδας και τελειώνει με το καρβοξυτελικό άκρο της Α αλυσίδας. Το C-πεπτίδιο μεσολαβεί μεταξύ του καρβοξυτελικού άκρου της αλυσίδας B και του αμινοτελικού άκρου της Α αλυσίδας. Στην συσκευή του Golgi και στα εκκριτικά κοκκία ένα μετατρεπτικό ένζυμο διασπά την προϊνσουλίνη σε ινσουλίνη και σε C-πεπτίδιο.
Η σύνθεση και η έκκριση της ινσουλίνης προάγεται από την γλυκόζη η οποία διεγείρει το β-κύτταρο να προσλάβει ασβέστιο (Ca²+). Το ασβέστιο προκαλεί σύσπαση των μικροσωληναρίων σε επαφή με τα οποία βρίσκονται τα κοκκία της ινσουλίνης τα οποία και μετακινούνται προς την κυτταρική μεμβράνη, με την οποία συγχωνεύονται και ελευθερώνουν το περιεχόμενο τους στο εξωκυττάριο χώρο. Η έκκριση της ινσουλίνης με ερέθισμα την απότομη αύξηση των επιπέδων της γλυκόζης στο αίμα γίνεται με διφασικό τρόπο: αρχικά εκκρίνεται άμεσα η αποθηκευμένη ινσουλίνη, σε διάρκεια λιγότερη του ενός λεπτού και ακολουθεί η δεύτερη φάση έκκρισης τόσο της αποθηκευμένης όσο και της νέας ινσουλίνης που συντίθεται.
Αρκετές ουσίες μπορούν επίσης να διεγείρουν την έκκριση της ινσουλίνης, αλλά οι περισσότερες δεν προκαλούν διφασική έκκριση. Οι υδατάνθρακες, τα περισσότερα αμινοξέα, τα λιπαρά οξέα και οι κετόνες διεγείρουν επίσης την έκκριση ινσουλίνης. Ενισχυτές της έκκρισης της ινσουλίνης είναι και διάφορες ορμόνες του πεπτικού όπως το προσομοιάζον με τη γλυκαγόνη πεπτίδιο-1 (Glucagon-Like Peptide-1, GLP-1), η σεκρετίνη, η γαστρίνη, η χολοκυστοκινίνη, το γλυκοζο-εξαρτώμενο ινσουλινοτρόπο πεπτίδιο (Glucose Dependent Insulinotropic Peptide ή Gastric Inhibitory Polypeptide, GIP) και το αγγειοδραστικό εντερικό πολυπεπτίδιο (Vasoactive Intestinal Polypeptide, VIP). Ιδιαίτερα σημαντικά είναι το GLP-1 και το GIP τα οποία αυξάνουν σημαντικά την έκκριση της ινσουλίνης που προκαλεί η γλυκόζη. Τα επίπεδα του GLP-1 και του GIP είναι χαμηλά στην νηστεία και αυξάνουν εντός λεπτών από την πρόσληψη τροφής. Δρουν στα β-κύτταρα και ενισχύουν την έκκριση της ινσουλίνης που προκαλεί η αύξηση των επιπέδων της γλυκόζης ενώ το GLP-1 επιπλέον αναστέλλει την έκκριση της γλυκαγόνης. Ανάλογη αύξηση των επιπέδων της γλυκόζης στο αίμα μετά από ενδοφλέβια έγχυση γλυκόζης προκαλεί μικρότερη αύξηση της έκκρισης της ινσουλίνης. Λόγω αυτής της ενίσχυσης που ασκούν στην έκκριση της ινσουλίνης το GLP-1 και το GIP ονομάστηκαν ινκρετίνες.
Η γλυκαγόνη η οποία εκκρίνεται από τα α-κύτταρα διεγείρει επίσης την έκκριση ινσουλίνης με απευθείας δράση στο β-κύτταρο. Η έκκριση της ινσουλίνης επηρεάζεται και από το νευρικό σύστημα και τους νευροδιαβιβαστές. Η ακετυλοχολίνη διεγείρει την έκκριση ινσουλίνης όπως και η επινεφρίνη μέσω ενεργοποίησης των β-υποδοχέων. Η διέγερση των α-υποδοχέων προκαλεί αναστολή της έκκρισης ινσουλίνης, ενώ οι αποκλειστές α-αδρενεργικών υποδοχέων αυξάνουν την έκκριση ινσουλίνης, ενώ των β την μειώνουν.
Η ινσουλίνη κυκλοφορεί στο πλάσμα ελεύθερη, υπό μονομερή μορφή, διηθείται από το σπείραμα, αλλά επαναρροφάται σχεδόν πλήρως στα εγγύς σωληνάρια και διασπάται στον νεφρό. Το μισό περίπου της ινσουλίνης που διέρχεται με την πυλαία από το ήπαρ διασπάται. Η ημιπερίοδος ζωής της ινσουλίνης είναι βραχεία, 3-5 λεπτά , ενώ της προϊνσουλίνης 20 λεπτά. Η κυκλοφορούσα στο πλάσμα προϊνσουλίνη δεν διασπάται σε ινσουλίνη.
Δράσεις ινσουλίνης:
- Η ινσουλίνη αυξάνει τη μεταφορά γλυκόζης δια μέσον της κυτταρικής μεμβράνης στον μυϊκό και λιπώδη ιστό και αυξάνει την γλυκόλυση. Η δράση της ινσουλίνης στη μεταφορά της γλυκόζης είναι σημαντική για την κυτταρική επιβίωση, και βρίσκεται πάντα μειωμένη σε καταστάσεις αντίστασης των ιστών στην ινσουλίνη (όπως στο σακχαρώδη διαβήτη τύπου 2).
- Αυξάνει τη σύνθεση γλυκογόνου στον μυϊκό και λιπώδη ιστό και το ήπαρ. Με τη δράση της ινσουλίνης η γλυκόζη αποθηκεύεται μετά τα γεύματα υπό μορφή γλυκογόνου. Μετά από πολύωρη νηστεία ή άσκηση οι ιστοί χρησιμοποιούν την γλυκόζη από το γλυκογόνο του ήπατος και των μυών αντίστοιχα, με αποτέλεσμα τη μείωση των αποθεμάτων του.
- Αναστέλλει την παραγωγή γλυκόζης από το ήπαρ μειώνοντας το ρυθμό της γλυκογονόλυσης και της γλυκονεογένεσης.
- Μειώνει την λιπόλυση στον λιπώδη ιστό, με αποτέλεσμα τη μείωση των επιπέδων των ελεύθερων λιπαρών οξέων στο αίμα. Με τη δράση της ορμονοευαίσθητης λιπάσης (HSL) τα τριγλυκερίδια που αποτελούν την κύρια αποθήκη χημικής ενέργειας και το μεγαλύτερο μέρος τους βρίσκεται στον λιπώδη ιστό, διασπώνται σε ελεύθερα λιπαρά οξέα και γλυκερόλη, τα οποία αποδίδονται στην κυκλοφορία για μεταβολισμό στους ιστούς. Στο ήπαρ, η γλυκερόλη μπορεί να χρησιμοποιηθεί ως υπόστρωμα στη γλυκονεογένεση για τη σύνθεση γλυκόζης. Τα ελεύθερα λιπαρά οξέα στο ήπαρ διεγείρουν τη γλυκονεογένεση, ενώ στους μύες οξειδώνονται και παρεμποδίζουν τον μεταβολισμό της γλυκόζης. Είναι επομένως ευνόητο ότι, εάν για οποιοδήποτε λόγο αυξηθεί η λιπόλυση θα προκληθεί, εκτός των άλλων, αύξηση της ενδογενούς παραγωγής γλυκόζης και μείωση της περιφερικής κατανάλωσης γλυκόζης με αποτέλεσμα την υπεργλυκαιμία όπως συμβαίνει στον σακχαρώδη διαβήτη τύπου 2, όπου μία από τις βασικές διαταραχές είναι η αντίσταση του λιπώδους ιστού στην ινσουλίνη. Η δραστικότητα της ορμονοευαίσθητης λιπάσης αναστέλλεται από την ινσουλίνη και διεγείρεται από τις κατεχολαμίνες, την κορτιζόλη και την αυξητική ορμόνη.
- Εκτός από την ορμονοευαίσθητη λιπάση, η δράση της ινσουλίνης στον λιπώδη ιστό ασκείται και μέσω του ενζύμου λιποπρωτεϊνική λιπάση (LPL), η οποία διασπά τα τριγλυκερίδια του αίματος σε ελεύθερα λιπαρά οξέα και γλυκερόλη. Μέσα στα λιποκύτταρα, τα ελεύθερα λιπαρά οξέα επανεστεροποιούνται σε τριγλυκερίδια. Ο μηχανισμός αυτός είναι υπεύθυνος για την απομάκρυνση των τριγλυκεριδίων από την κυκλοφορία μετά τα γεύματα και την ενσωμάτωση τους στις αποθήκες του λιπώδους ιστού. Στο σακχαρώδη διαβήτη τύπου 2 παρατηρείται αδυναμία της ινσουλίνης να αυξήσει τη δραστικότητα του ενζύμου με επακόλουθο τη μεταγευματική υπερτριγλυκεριδαιμία.
- Αυξάνει την μεταφορά αμινοξέων και της σύνθεσης των πρωτεϊνών στον μυϊκό, λιπώδη ιστό και ήπαρ (και άλλους ιστούς) και μειώνει την αποδόμηση των πρωτεϊνών (κυρίως στο μυϊκό ιστό). Η μεταφορά των αμινοξέων δια μέσου της κυτταρικής μεμβράνης απαιτεί την κατανάλωση ενέργειας από την πλευρά του κυττάρου. Η ινσουλίνη αυξάνει τόσο τη μεταφορά όσο και την ενσωμάτωση των αμινοξέων στις κυτταρικές πρωτεΐνες αναστέλλοντας ταυτόχρονα τη διάσπαση των πρωτεϊνών. Οι δράσεις αυτές έχουν ως αποτέλεσμα την αύξηση της σύνθεσης πρωτεϊνών, μία από τις βασικότερες παραμέτρους που καθορίζουν τον αναβολικό χαρακτήρα της ινσουλίνης.
- Δρα στο ενδοθήλιο των αγγείων, όπου προκαλεί αγγειοδιαστολή, αυξάνοντας έτσι τη ροή του αίματος τόσο στον μυϊκό, όσο και στον λιπώδη ιστό. Η δράση αυτή αποδίδεται σε αύξηση του μονοξειδίου του αζώτου (NO) στο ενδοθήλιο των αγγείων. Η διαταραχή του μεταβολισμού των λιπιδίων σε καταστάσεις όπως για παράδειγμα στον σακχαρώδη διαβήτη τύπου 2, φαίνεται να οδηγεί σε δυσλειτουργία του ενδοθηλίου και ανάπτυξη ινσουλινοαντίστασης.
Η μέτρηση των επιπέδων της ινσουλίνης στον ορό (serum-insulin) παρέχει πληροφορίες σχετικά με την παρουσία αντίστασης στην ινσουλίνη. Αν τα επίπεδα της ινσουλίνης είναι υψηλά την ίδια στιγμή που το σάκχαρο αίματος είναι φυσιολογικό ή αυξημένο σημαίνει ότι υπάρχει αντίσταση στην ινσουλίνη. Αυτή η αντίσταση αποτελεί ένα από τα χαρακτηριστικά του μεταβολικού συνδρόμου, μιας νόσου που προδιαθέτει τους πάσχοντες σε κίνδυνο εμφάνισης στεφανιαίας νόσου και σακχαρώδη διαβήτη τύπου 2.
Η μέτρηση των επιπέδων ινσουλίνης στον ορό χρησιμοποιείται επίσης στη διάγνωση του σακχαρώδους διαβήτη και των υπογλυκαιμικών καταστάσεων (για την διερεύνηση της υπογλυκαιμίας μπορεί να είναι απαραίτητες επιπλέον εξετάσεις, όπως η μέτρηση της γλυκόζης, της προϊνσουλίνης, των αντιινσουλινικών αντισωμάτων και του C-πεπτιδίου). Η μέτρηση της ινσουλίνης γίνεται μερικές φορές και σε συνδυασμό με την εκτέλεση της δοκιμασίας ανοχής γλυκόζης (GTT). Στην περίπτωση μεταμόσχευσης κυττάρων νησιδίων, τα επίπεδα ινσουλίνης παρακολουθούνται ώστε να εκτιμηθεί η βιωσιμότητα της μεταμόσχευσης.
Φυσιολογικές τιμές:
- 6-29 μIU/mL (43-208 pmol/L)
Πιθανές ερμηνείες παθολογικών τιμών:
Αυξημένες τιμές ινσουλίνης ορού ανευρίσκονται σε:
- Ακρομεγαλία.
- Σύνδρομο Cushing.
- Δυσανεξία στη φρουκτόζη.
- Δυσανεξία στη γαλακτόζη.
- Υπερινσουλινισμό.
- Υπογλυκαιμία.
- Εξωγενή χορήγηση ινσουλίνης.
- Ινσουλίνωμα.
- Ηπατική νόσο.
- Σακχαρώδη διαβήτη τύπου 2.
- Παχυσαρκία.
- Κυτταρική βλάβη των νησιδίων του παγκρέατος.
- Υπογλυκαιμία προκαλούμενη από σουλφονυλουρία.
Μειωμένες τιμές ινσουλίνης ορού ανευρίσκονται σε:
- Υπεργλυκαιμία.
- Υποϋποφυσισμό.
- Σακχαρώδη διαβήτη τύπου 1.
Παράγοντες που συμβάλλουν σε μη φυσιολογικές τιμές της ινσουλίνης ορού κατά τον έλεγχο:
- Ο σπινθηρογραφικός έλεγχος εντός 7 ημερών πριν από την εξέταση και η παρουσία αντισωμάτων έναντι της ινσουλίνης μπορούν να μεταβάλλουν τα αποτέλεσμα της εξέτασης.
- Η αιμοκάθαρση καταστρέφει την ινσουλίνη.
- Φάρμακα που μπορούν να αυξήσουν τα επίπεδα ινσουλίνης ορού: αλβουτερόλη, γλυκονικό ασβέστιο στο νεογέννητο, επινεφρίνη, φρουκτόζη, γλυκαγόνη, γλυκόζη, ινσουλίνη, λεβοντόπα, οξική μεδροξυπρογεστερόνη, από του στόματος αντισυλληπτικά, πρεδνιζολόνη, κινιδίνη, σπιρονολακτόνη, σακχαρόζη, τερβουταλίνη, θυρεοειδικές ορμόνες, τολαζαμίδη, τολβουταμίδη.
- Φάρμακα που μπορούν να μειώσουν τα επίπεδα ινσουλίνης: ασπαραγινάση, β-αδρενεργικοί αναστολείς, καλσιτονίνη, σιμετιδίνη, αιθακρυνικό οξύ, αιθανόλη, αιθέρα, φουροσεμίδη, μετφορμίνη, νιφεδιπίνη, φαινοβαρβιτάλη, φαινυτοΐνη, θειαζιδικά διουρητικά.
- Η νηστεία για τουλάχιστον 8 ώρες πριν από την εξέταση είναι απαραίτητη. Αν η εξέταση συνδυάζεται με την δοκιμασία ανοχής στη γλυκόζη, η μέτρησή της θα πρέπει να γίνεται πριν από την φόρτιση με γλυκόζη.
Πηγή:
- McGraw-Hills Manual of Laboratory & Tests - Insulin (Insulin Assay, Serum Insulin).
- Γ. Δημητριάδης, Π. Μήτρου, Σ.Α. Ράπτης - Δράση ινσουλίνης σε μυϊκό και λιπώδη ιστό. Ελληνικά διαβητολογικά Χρονικά 22, 2: 122-124, 2009