Η ιλαρά (Measles - Rubeola) είναι μία πολύ μεταδοτική, οξεία, εξανθηματική αναπνευστική νόσος με χαρακτηριστική κλινική εικόνα και παθογνωμονικό εξάνθημα τις κηλίδες Koplik, ένα εξάνθημα στον βλεννογόνο της στοματικής κοιλότητας. Από το 1963 που άρχισε η διάθεση ενός εμβολίου με ζωντανό εξασθενημένο ιό, η ιλαρά περιορίστηκε και σήμερα είναι σπάνια νόσος στις περισσότερες ανεπτυγμένες χώρες, όπου χρησιμοποιείται ευρέως το εμβόλιο. Εντούτοις, η ιλαρά εξακολουθεί να εμφανίζεται με τη μορφή μικρών επιδημικών εξάρσεων στις αναπτυγμένες χώρες, ενώ οι μεγάλες επιδημίες που παρατηρούνται στα αναπτυσσόμενα έθνη καθιστούν αυτή τη νόσο μόνιμη αιτία παιδικής νοσηρότητας και θνησιμότητας.
Αιτιολογικός παράγοντας της νόσου είναι ο ιός της ιλαράς (measles virus) μοναδικό μέλος του γένους Morbillivirus που προσβάλλει τον άνθρωπο και μέλος της οικογένειας Paramyxoviridae.
 Ο ιός της ιλαράς Ο ιός έχει την μορφή σφαιρική με διάμετρο 100-250nm και αποτελείται από έξι πρωτεΐνες. Το εσωτερικό καψίδιο απαρτίζεται από RNA και τρεις πρωτεΐνες, ενώ το εξωτερικό περίβλημα αποτελείται από μια πρωτεϊνική θεμέλια ουσία με μικρές επιφανειακές γλυκοπρωτεϊνικές προεκβολές τα πεπλομερίδια, εκ των οποίων άλλα είναι αιμοσυγκολλητίνη (Η, hemagglutinin) και άλλα υβριδική (F, fusion) πρωτεΐνη.
Ο ιός της ιλαράς Ο ιός έχει την μορφή σφαιρική με διάμετρο 100-250nm και αποτελείται από έξι πρωτεΐνες. Το εσωτερικό καψίδιο απαρτίζεται από RNA και τρεις πρωτεΐνες, ενώ το εξωτερικό περίβλημα αποτελείται από μια πρωτεϊνική θεμέλια ουσία με μικρές επιφανειακές γλυκοπρωτεϊνικές προεκβολές τα πεπλομερίδια, εκ των οποίων άλλα είναι αιμοσυγκολλητίνη (Η, hemagglutinin) και άλλα υβριδική (F, fusion) πρωτεΐνη.
Η ιλαρά εμφανίζει παγκόσμια κατανομή με τους ανθρώπους να αποτελούν με τον μοναδικό φυσικό ξενιστή.
Μετά την κυκλοφορία του ζωντανού εξασθενημένου εμβολίου, ο αριθμός των αναφερόμενων περιπτώσεων μειώθηκε, με κατώτατο επίπεδο το 1983. Μετά από μια ξαφνική αύξηση του αριθμού το 1990 λόγω της αδυναμίας να εμβολιαστούν μικρά παιδιά, ειδικά στα γκέτο των μεγάλων πόλεων, την αποτυχία του αρχικού εμβολίου (συχνότητα περίπου 5%) και (σπανιότερα) λόγω της εξασθένηση της ανοσίας, η νόσος τέθηκε για μια ακόμη φορά υπό έλεγχο, κυρίως λόγω της καθιέρωσης να χορηγούνται δύο δόσεις του εμβολίου.
Η υψηλότερη θνητότητα παρατηρείται σε παιδιά <2 ετών και σε ενήλικες. Οι ασθενείς με ελαττωμένη κυτταρική ανοσία κινδυνεύουν περισσότερο να ασθενήσουν με σοβαρή ή ακόμη και θανατηφόρο ιλαρά. Η θνητότητα της ιλαράς στις Η.Π.Α. είναι περίπου 0,3% και στις αναπτυσσόμενες χώρες συχνά υπερβαίνει το 1% και μερικές φορές προσεγγίζει το 10% λόγω υποσιτισμού και συνυπάρχουσας ανοσοανεπάρκειας ή λοίμωξης από τον ιό HIV.
Ο ιός της ιλαράς μεταδίδεται με τις αναπνευστικές εκκρίσεις και οι ασθενείς μεταδίδουν τη νόσο 1-2 ημέρες πριν από την έναρξη των συμπτωμάτων έως και 4 ημέρες μετά την εμφάνιση του εξανθήματος. Ο μέσος χρόνος από τη λοίμωξη έως την έναρξη των συμπτωμάτων και έως την εμφάνιση του εξανθήματος είναι 10 και 14 ημέρες, αντίστοιχα.
Ο ιός της ιλαράς εισβάλλει το αναπνευστικό επιθήλιο και διασπείρεται με το αίμα στο δικτυοενδοθηλιακό σύστημα, από το οποίο προσβάλλει τα λευκά αιμοσφαίρια, επιτυγχάνοντας έτσι τη λοίμωξη του δέρματος, της αναπνευστικής οδού και άλλων οργάνων.
Η άμεση προσβολή των Τ λεμφοκυττάρων και τα αυξημένα επίπεδα των κατασταλτικών κυτταροκινών μπορεί να παίζουν κάποιο ρόλο στην παροδική καταστολή της κυτταρικής ανοσίας που συνοδεύει και ακολουθεί πρόσκαιρα την ιλαρά. Το κύτταρο του αίματος που προσβάλλεται κατ' εξοχήν είναι το μονοκύτταρο. Η λοίμωξη ολόκληρης της αναπνευστικής οδού ευθύνεται για τον χαρακτηριστικό βήχα και κόρυζα της ιλαράς και για τις λιγότερο συχνές εκδηλώσεις λαρυγγοτραχειοβρογχίτιδας, βρογχιολίτιδας και πνευμονίας. Η γενικευμένη βλάβη της αναπνευστικής οδού, με απώλεια κροσσών, προδιαθέτει σε δευτερογενείς βακτηριακές λοιμώξεις (π.χ., πνευμονία και μέση ωτίτιδα).
 Κηλίδες Koplik Η ιλαρά αρχίζει με μια πρόδρομη αναπνευστική φάση 2-4 ημερών που εμφανίζεται με αίσθημα κακουχίας, βήχα, κόρυζα, επιπεφυκίτιδα με δακρύρροια, ρινικό καταρροή και αυξανόμενο πυρετό (με θερμοκρασίες έως 40,6°C). Στο στάδιο αυτό της νόσου, κατά το οποίο το εξάνθημα ακόμη δεν έχει εμφανιστεί, είναι πιθανόν να δημιουργηθεί σύγχυση με τη γρίπη. Λίγο πριν την έναρξη του εξανθήματος εμφανίζονται οι κηλίδες Koplik ως κυανόλευκες κηλίδες 1-2 mm επί έντονα ερυθρής βάσης που εντοπίζονται χαρακτηριστικά στον στοματικό βλεννογόνο, παραπλεύρως των δεύτερων γομφίων και υποχωρούν μετά την έναρξη του εξανθήματος και σύντομα εξαφανίζονται (ουσιαστικά πρόκειται για ανοσοαπαντήσεις κατά του ιού στα ενδοθηλιακά κύτταρα των τριχοειδών).
Κηλίδες Koplik Η ιλαρά αρχίζει με μια πρόδρομη αναπνευστική φάση 2-4 ημερών που εμφανίζεται με αίσθημα κακουχίας, βήχα, κόρυζα, επιπεφυκίτιδα με δακρύρροια, ρινικό καταρροή και αυξανόμενο πυρετό (με θερμοκρασίες έως 40,6°C). Στο στάδιο αυτό της νόσου, κατά το οποίο το εξάνθημα ακόμη δεν έχει εμφανιστεί, είναι πιθανόν να δημιουργηθεί σύγχυση με τη γρίπη. Λίγο πριν την έναρξη του εξανθήματος εμφανίζονται οι κηλίδες Koplik ως κυανόλευκες κηλίδες 1-2 mm επί έντονα ερυθρής βάσης που εντοπίζονται χαρακτηριστικά στον στοματικό βλεννογόνο, παραπλεύρως των δεύτερων γομφίων και υποχωρούν μετά την έναρξη του εξανθήματος και σύντομα εξαφανίζονται (ουσιαστικά πρόκειται για ανοσοαπαντήσεις κατά του ιού στα ενδοθηλιακά κύτταρα των τριχοειδών).
Στο δέρμα εμφανίζεται το χαρακτηριστικό ερυθηματώδες, μη κνησμώδες, κηλιδοβλατιδώδες εξάνθημα της ιλαράς που αρχίζει από τη γραμμή των μαλλιών και πίσω από τα αφτιά, επεκτείνεται προς τα κάτω στον κορμό και στα άκρα, περιλαμβάνοντας τις παλάμες και τα πέλματα, και συχνά γίνεται συρρέον. Την τέταρτη ημέρα το εξάνθημα αρχίζει να υποχωρεί με τη σειρά που εμφανίστηκε. Ο πυρετός συνήθως λύεται την τέταρτη ή πέμπτη ημέρα από την έναρξη του εξανθήματος ενώ ο παρατεινόμενος πυρετός υποδηλώνει επιπλοκή της ιλαράς. Συνήθεις εκδηλώσεις της νόσου είναι η λεμφαδενοπάθεια, η διάρροια, ο έμετος και η μεγαλοσπληνία.
Η ακτινογραφία του θώρακα μπορεί να είναι παθολογική, ακόμη και σε μη επιπλεγμένη ιλαρά, λόγω της τάσης του ιού να προσβάλλει το αναπνευστικό σύστημα.
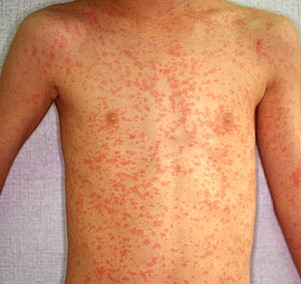 Το εξάνθημα της ιλαράς Η νόσος συνήθως διαρκεί 10 ημέρες και έχει την τάση να εμφανίζεται με σοβαρότερη μορφή στους ενήλικες σε σύγκριση με τα παιδιά, με υψηλότερο πυρετό, εντονότερο εξάνθημα και υψηλότερη συχνότητα επιπλοκών.
Το εξάνθημα της ιλαράς Η νόσος συνήθως διαρκεί 10 ημέρες και έχει την τάση να εμφανίζεται με σοβαρότερη μορφή στους ενήλικες σε σύγκριση με τα παιδιά, με υψηλότερο πυρετό, εντονότερο εξάνθημα και υψηλότερη συχνότητα επιπλοκών.
Στα άτομα που έχουν μερική ανοσία λόγω ενεργητικού ή παθητικού εμβολιασμού και τα βρέφη <1 έτους, τα οποία διατηρούν μέρος των παθητικά αποκτηθέντων αντισωμάτων της μητέρας, εμφανίζεται η επονομαζόμενη τροποποιημένη ιλαρά, μια ηπιότερη μορφή της νόσου, με λιγότερο έντονα συμπτώματα και ηπιότερο εξάνθημα. Ενίοτε, άτομα με ιστορικό ανοσοποίησης είναι πιθανόν να αναπτύξουν τροποποιημένη ιλαρά.
Οι επιπλοκές της ιλαράς:
Η προσβολή του αναπνευστικού συστήματος, που εκδηλώνεται ως λαρυγγίτιδα, λαρυγγοτραχειοβρογχίτιδα ή βρογχίτιδα, παρατηρείται στην πλειονότητα των περιπτώσεων μη επιπλεγμένης ιλαράς. Στα μικρά παιδιά, η μέση ωτίτιδα είναι η συχνότερη επιπλοκή. Η πνευμονία αποτελεί συχνή αιτία εισαγωγής στο νοσοκομείο, ειδικά στους ενήλικες. Η πνευμονία είναι ιογενούς προέλευσης στις περισσότερες περιπτώσεις, αλλά μερικές φορές αναπτύσσεται δευτερογενής βακτηριακή λοίμωξη (συνηθέστατα από στρεπτόκοκκους, πνευμονιόκοκκους ή σταφυλόκοκκους).
Η συμμετοχή του κεντρικού νευρικού συστήματος(ΚΝΣ) εκδηλώνεται με πυρετό, κεφαλαλγία, υπνηλία, κώμα ή/και κρίσεις σπασμών. Τα συμπτώματα συνήθως αρχίζουν λίγες ημέρες μετά την εμφάνιση του εξανθήματος, αλλά ενίοτε εκδηλώνονται αρκετές εβδομάδες αργότερα. Το 10% περίπου των ασθενών με οξεία εγκεφαλίτιδα από ιλαρά καταλήγει ενώ ένα σημαντικό ποσοστό των ασθενών που επιβιώνουν έχει μόνιμα κατάλοιπα (π.χ., διανοητική καθυστέρηση ή επιληψία).
Η υποξεία σκληρυντική πανεγκεφαλίτιδα (subacute sclerosing panencephalitis - SSPE) είναι μια παρατεταμένη, χρόνια και εξαιρετικά σπάνια μορφή εγκεφαλίτιδας που ακολουθεί μερικές φορές την ιλαρά και είναι περισσότερο συχνή σε παιδιά <2 ετών όπου τυπικά αναπτύσσεται προϊούσα άνοια σε διάστημα αρκετών μηνών.
Οι γαστρεντερικές επιπλοκές της ιλαράς περιλαμβάνουν την γαστρεντερίτιδα, την ηπατίτιδα, την σκωληκοειδίτιδα, την ειλεοκολίτιδα και την μεσεντέρια λεμφαδενίτιδα. Άλλες σπάνιες επιπλοκές είναι η μυοκαρδίτιδα, η σπειραματονεφρίτιδα και η μεταλοιμώδης θρομβοπενική πορφύρα.
Η ιλαρά μπορεί να επιδεινώσει προϋπάρχουσα φυματίωση, πιθανώς λόγω καταστολής της κυτταρικής, ανοσίας από τον ιό. Η φυσική νόσηση από ιλαρά και ο εμβολιασμός κατά της ιλαράς μπορούν να δημιουργήσουν ανεργία στη δερμοαντίδραση φυματίνης (mantoux) διάρκειας ~1 μηνός.
Οι ασθενείς με ελλείμματα της κυτταρικής ανοσίας, όπως οι ασθενείς με συγγενείς διαταραχές της ανοσίας ή με κακοήθεια, οι λαμβάνοντες ανοσοκατασταλτική θεραπεία ή άτομα που έχουν προσβληθεί από τον ιό HIV κινδυνεύουν να νοσήσουν από σοβαρή παρατεταμένη και θανατηφόρο ιλαρά. κυρίως λόγω των επιπλοκών όπως η πρωτοπαθής (γιγαντοκυτταρική) πνευμονία, η προϊούσα εγκεφαλίτιδα, αρχόμενη εβδομάδες ή μήνες μετά την αρχική λοίμωξη, και (στους προσβληθέντες από HIV) εμφάνιση του AIDS. Η ηπατίτιδα και ο βρογχόσπασμος παρατηρούνται συχνότερα στους ενήλικες παρά στα παιδιά και το εξάνθημα είναι περισσότερο έντονο και συρρέον στους ενήλικες. Η βακτηριακή επιλοίμωξη είναι συχνότερη στους ενήλικες, περισσότεροι από το ένα τρίτο των οποίων εμφανίζουν αναπνευστικές επιπλοκές, όπως μέση ωτίτιδα, παραρρινοκολπίτιδα και πνευμονία. Οι ενήλικες μπορεί να νοσήσουν από ιλαρά είτε επειδή δεν ανοσοποιήθηκαν ποτέ είτε (σπανιότερα) επειδή η ανοσία του εμβολίου έχει εξασθενήσει.
Η διάγνωση της ιλαράς:
Η κλασική ιλαρά—με κηλίδες Koplik, βήχα, κόρυζα, επιπεφυκίτιδα και εξάνθημα που αρχίζει από την κεφαλή—είναι εύκολο να διαγνωστεί από την κλινική εικόνα. Η τροποποιημένη ιλαρά είναι δυσκολότερο να διαγνωστεί, επειδή ενδέχεται να απουσιάζουν ένα ή περισσότερα χαρακτηριστικά σημεία ή συμπτώματα.
Η λεμφοπενία και η ουδετεροπενία είναι συνήθη ευρήματα στην γενική εξέταση αίματος. Η λευκοκυττάρωση είναι πιθανόν να προαναγγέλλει βακτηριακή επιλοίμωξη.Οι ασθενείς με εγκεφαλίτιδα της ιλαράς έχουν συνήθως αυξημένη πρωτεΐνη στο ΕΝΥ και λεμφοκυττάρωση.
Οι αναπνευστικές εκκρίσεις μπορούν να εξεταστούν στο μικροσκόπιο για την ανεύρεση των χαρακτηριστικών της νόσου, πολυπύρηνων γιγαντοκυττάρων. Ο ιός της ιλαράς ανευρίσκεται στις αναπνευστικές εκκρίσεις ή στα ούρα με καλλιέργεια ή αλυσιδωτή αντίδραση πολυμεράσης. Η ορολογική διάγνωση είναι δυνατή με τα ειδικά αντισώματα IgM που ανιχνεύονται εντός 1-2 ημερών από την εμφάνιση του εξανθήματος και τον τίτλο των IgG που ανέρχεται σημαντικά μετά από 10 ημέρες.
Η διαφορική διάγνωση της ιλαράς περιλαμβάνει την οστρακιά, τη λοιμώδη μονοπυρήνωση, την τοξοπλάσμωση, το φαρμακευτικό εξάνθημα και την λοίμωξη από το μυκόπλασμα της πνευμονίας.
Πρόληψη
 Κρούσματα ιλαράς το διάστημα Φεβρουαρίου – Ιουλίου 2017 Το εμβόλιο που χρησιμοποιείται για τον καθιερωμένο εμβολιασμό των παιδιών από το 1963, δημιουργεί αντισώματα στο 95% περίπου των εμβολιασμένων και πιθανώς παρέχει ισόβια προστασία. Η εξασθένηση της ανοσίας μετά τον εμβολιασμό είναι σπάνια. Τα τελευταία 30 χρόνια το εμβόλιο της ιλαράς διατίθεται με το τριπλό εμβόλιο ιλαράς-παρωτίτιδας- ερυθράς (MMR), το οποίο πρέπει να χορηγείται σε παιδιά ηλικίας 12-15 μηνών. (Ο εμβολιασμός στους 12 μήνες προτιμάται για βρέφη οι μητέρες των οποίων είχαν ανοσοποιηθεί κατά της ιλαράς σε παιδική ηλικία.) Μια δεύτερη δόση του εμβολίου MMR συνιστάται στα παιδιά σχολικής ηλικίας. Η πολιτική των δύο δόσεων εμφανίστηκε στα τέλη της δεκαετίας του 1980 για την αντιμετώπιση επιδημιών ιλαράς στις Η.Π.Α.
Κρούσματα ιλαράς το διάστημα Φεβρουαρίου – Ιουλίου 2017 Το εμβόλιο που χρησιμοποιείται για τον καθιερωμένο εμβολιασμό των παιδιών από το 1963, δημιουργεί αντισώματα στο 95% περίπου των εμβολιασμένων και πιθανώς παρέχει ισόβια προστασία. Η εξασθένηση της ανοσίας μετά τον εμβολιασμό είναι σπάνια. Τα τελευταία 30 χρόνια το εμβόλιο της ιλαράς διατίθεται με το τριπλό εμβόλιο ιλαράς-παρωτίτιδας- ερυθράς (MMR), το οποίο πρέπει να χορηγείται σε παιδιά ηλικίας 12-15 μηνών. (Ο εμβολιασμός στους 12 μήνες προτιμάται για βρέφη οι μητέρες των οποίων είχαν ανοσοποιηθεί κατά της ιλαράς σε παιδική ηλικία.) Μια δεύτερη δόση του εμβολίου MMR συνιστάται στα παιδιά σχολικής ηλικίας. Η πολιτική των δύο δόσεων εμφανίστηκε στα τέλη της δεκαετίας του 1980 για την αντιμετώπιση επιδημιών ιλαράς στις Η.Π.Α.
Ευπαθή στην ιλαρά πρέπει να θεωρούνται όλοι οι άνθρωποι, εκτός εάν διαθέτουν επίσημη ιατρική διάγνωση νόσησης από ιλαρά ή απόδειξη λήψης δύο δόσεων εμβολίου, εάν παρουσιάζουν εργαστηριακά ευρήματα ανοσίας στην ιλαρά ή έχουν γεννηθεί πριν από το 1957.
Τα άτομα που γεννήθηκαν προ του 1957 σπανίως νοσούν από ιλαρά και αυτά που κινδυνεύουν να εκτεθούν στην ιλαρά (π.χ., εργαζόμενοι στον χώρο της υγείας) πρέπει να ελέγχονται για αντισώματα κατά της ιλαράς και εάν είναι απαραίτητο να εμβολιάζονται.
Περίπου 10% των υγιών ατόμων που εμβολιάζονται εμφανίζουν πυρετό, με θερμοκρασίες έως 39,4°C, 5-7 ημέρες μετά τον εμβολιασμό· ο πυρετός αυτός διαρκεί 1-5 ημέρες και συνοδεύεται από παροδικό εξάνθημα. Τα άτομα που είχαν ανοσοποιηθεί προηγουμένως μόνο με εμβόλιο νεκρού ιού θεωρούνται ευπαθή και πρέπει να πάρουν τουλάχιστον μία δόση—κατά προτίμηση δύο δόσεις—του εμβολίου MMR.
Τα παιδιά με ασυμπτωματική λοίμωξη από HIV πρέπει να εμβολιάζονται με MMR, λόγω της σοβαρότητας που εμφανίζει η ιλαρά σε αυτήν την ομάδα ασθενών και επειδή δεν έχουν αναφερθεί προβλήματα μετά τον εμβολιασμό, αλλά ο εμβολιασμός αντενδείκνυται σε παιδιά με βαριά ανοσοκαταστολή (CD4+ Τ λεμφοκύτταρα < 15%).
Το εμβόλιο της ιλαράς αντενδείκνυται επίσης σε άτομα με εξασθενημένη κυτταρική ανοσία, σε εγκύους και σε άτομα με ιστορικό αναφυλαξίας από λεύκωμα αβγού και νεομυκίνη. Ο εμβολιασμός πρέπει να αναβάλλεται επί 6-11 μήνες μετά τη λήψη άνοσης σφαιρίνης ή προϊόντων αίματος που περιέχουν αντισώματα και επί 3 μήνες τουλάχιστον μετά τη διακοπή ανοσοκατασταλτικής θεραπείας. Οι αποτυχίες του εμβολίου αποδίδονται στην ακατάλληλη συντήρηση του εμβολίου, στην παρουσία μητρικών αντισωμάτων στο βρέφος και στην ταυτόχρονη χορήγηση εμβολίου ιλαράς και ανοσοσφαιρίνης.
Οι μοναδικές παροδικές παρενέργειες του εμβολίου για τις οποίες έχει διαπιστωθεί αιτιολογικός συσχετισμός είναι οι πυρετικοί σπασμοί, η αυτοπεριοριζόμενη θρομβοπενία και σπάνια αναφυλαξία, ενώ δεν φαίνεται να υπάρχει αιτιολογική σχέση μεταξύ του εμβολίου MMR και της εμφάνισης αυτισμού.
Τα παιδιά και οι ενήλικες που είναι ευπαθείς στην ιλαρά (άτομα της ίδιας οικογένειας, κυρίως βρέφη κάτω του έτους και άτομα με ανοσοκαταστολή) και εκτίθενται στη νόσο πρέπει να λαμβάνουν προφυλακτικά μέτρα μετά την έκθεση. Η χορήγηση κανονικής άνοσης σφαιρίνης ενδομυϊκώς εντός 6 ημερών από την έκθεση μπορεί να ασκήσει προστατευτική ή τροποποιητική επίδραση. Στα προσβεβλημένα από τον HIV άτομα πρέπει να χορηγείται άνοση σφαιρίνη μετά την έκθεση τους, ανεξάρτητα από την ανοσιακή τους κατάσταση έναντι της ιλαράς και από του εάν λαμβάνουν ή όχι ενδοφλέβια ανοσοσφαιρίνη.
Η θεραπεία της ιλαράς είναι κυρίως υποστηρικτική και συμπτωματική. Οι ασθενείς με μέση ωτίτιδα και πνευμονία πρέπει να πάρουν τα κατάλληλα αντιβιοτικά. Οι ασθενείς με εγκεφαλίτιδα χρειάζονται υποστηρικτική αγωγή, στην οποία περιλαμβάνεται και η παρακολούθηση για την αυξημένη ενδοκρανιακή πίεση. Ελεγχόμενες κλινικές δοκιμές δείχνουν κλινικό όφελος από τις υψηλές δόσεις βιταμίνης Α σε περιπτώσεις σοβαρής ή δυνητικά σοβαρής ιλαράς, ιδίως σε υποσιτισμένα παιδιά. Η ριμπαβιρίνη είναι αποτελεσματική κατά του ιού της ιλαράς in vitro και είναι δυνατόν να χρησιμοποιηθεί σε άτομα με ανοσοανεπάρκεια.
Διαβάστε επίσης: Εμβόλιο ιλαράς - παρωτίτιδας - ερυθράς
Πηγή:
- Harrison's Principles of Internal Medicine, 17e
- WHO | World Health Organization
- CDC - Measles: Homepage